はじめに
集中治療室(ICU)等における急性期リハビリテーションは、患者のADL(日常生活動作)低下を防ぎ、早期退院を促進するために不可欠です。令和6年度(2024年度)の診療報酬改定においても、この「早期離床・リハビリテーション加算」は重要な評価項目として位置づけられています。
今回の記事では、この加算の算定要件や施設基準、多職種の役割について、最新情報をもとに分かりやすく解説します。
早期離床・リハビリテーション加算の概要
この加算は、重症患者に対して入室後早期から多職種チームが関わり、離床や機能維持に向けた取組を行った場合に評価されるものです。
1日につき500点という高い評価が設定されており、急性期病院におけるリハビリテーションの質を高める大きなインセンティブとなっています。
対象となる病室
この加算は、以下の管理料を届け出ている病室に入院している患者が対象となります。
- 特定集中治療室管理料(ICU)
- 救命救急入院料
- ハイケアユニット入院医療管理料(HCU)
- 脳卒中ケアユニット入院医療管理料(SCU)
- 小児特定集中治療室管理料(PICU)
施設基準と専門チームの構成
算定には、専任の多職種で構成される「早期離床・リハビリテーションチーム」の設置が必須です。各職種には詳細な経験要件が定められています。
- 専任の医師: 集中治療に関して5年以上の経験を有する者
- 専任の常勤看護師: 集中治療の経験5年以上かつ、国等が主催する600時間以上の適切な研修(修了証交付)を受けた者
- 専任の常勤PT・OT・ST: 急性期医療に5年以上従事した経験があること。ただし、急性期の経験が不足していても、回復期リハビリ病棟での専従経験と合わせて5年以上あれば認められます。
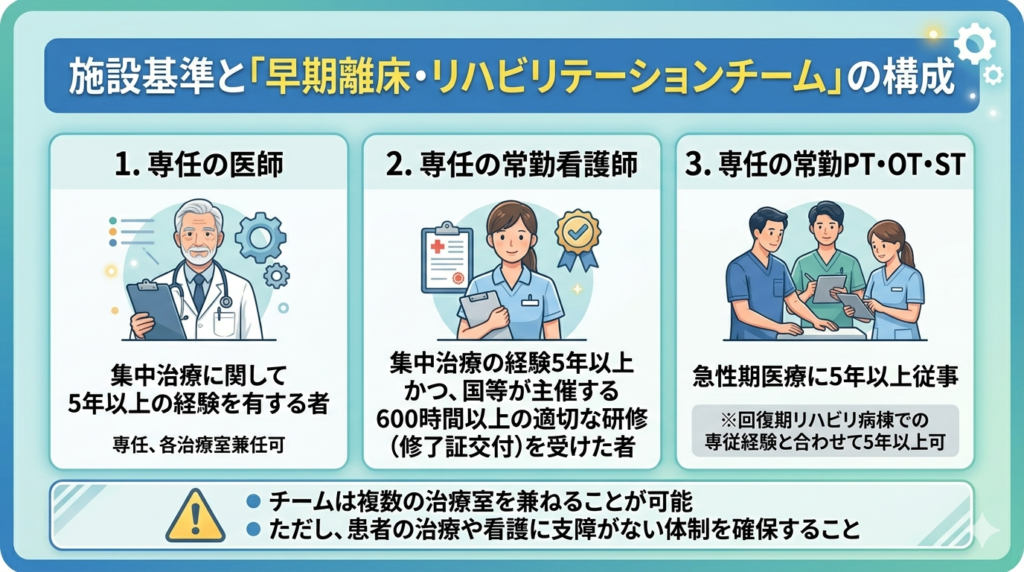
また、チームは複数の治療室を兼ねることも可能ですが、患者の治療や看護に支障がない体制を確保する必要があります。
実施上のプロセス:48時間以内の開始が鍵
加算を算定するためには、単にリハビリを行うだけでなく、以下の手順を踏む必要があります。
- 計画の策定: 運動、呼吸、摂食嚥下、消化吸収、排泄などの機能維持・改善に向け、関係学会の指針に基づき計画を作成する。
- 早期開始: 入室後48時間以内に、計画に基づく取組を開始する。
- 定期的な評価: チームで定期的に評価を行い、その内容や実施時間を診療録等に詳しく記載する。
救命救急入院料を算定する場合は、早期離床に関するプロトコルを整備し、定期的に見直すことも求められます。
算定時の注意点と併算定のルール
この加算を算定する上で、特に注意すべき点が2つあります。
- 疾患別リハビリとの併算定不可: 同一日に、心大血管、脳血管、廃用症候群、運動器、呼吸器、がん患者リハビリテーション料などは算定できません。
- 事前の施設基準届出: 算定にあたっては、あらかじめ地方厚生局長等に「別添7の様式42の3」を用いて届け出を行う必要があります [1, 2]。また、心大血管・脳血管・呼吸器リハビリのいずれかの届出を行っている保険医療機関であることも条件です。
まとめ:多職種連携で質の高い急性期医療を
早期離床・リハビリテーション加算は、医師、看護師、療法士、さらには臨床工学技士といった多職種がワンチームで動くことを評価する仕組みです。
早期からの積極的な介入は、合併症の予防や入院期間の短縮に直結します。今回の改定内容を正しく理解し、院内の体制整備に役立てていきましょう。
(注記)
本記事の内容は、令和6年度診療報酬改定の資料に基づいています。実際の運用にあたっては、必ず最新の告示や疑義解釈等を確認してください。
こちらもぜひご覧ください!✨



