はじめに
心臓リハビリテーション(心リハ)の現場では、運動療法中のモニタリングが欠かせません。理学療法士として、目の前の患者さんの心拍数が適切か、そしてそのリズムに異常がないかを瞬時に判断する能力は、リスク管理の第一歩です。
本記事では、心電図読影の土台となる「マス目の約束事」「リズムの評価」「心拍数の算出」について、臨床で役立つポイントを詳しく解説します。
全てはここから始まる!心電図の「約束事」をマスターする
心電図を読み解く前に、まず確認しなければならないのが「マス目」の約束です。これを無視すると、波形の大きさや時間を誤認し、重大な見落としにつながる可能性があります。
電位(高さ)の確認
心電図には必ず「キャリバー」と呼ばれる、電気の強さを示す指標が記載されています。
- 通常:1mV = 10mm。
- 波形が大きすぎて重なってしまう場合などは、1mV = 5mm(半分)に縮小して表示されることがあります。
例えば、QRS波の高さが22mmだった場合、通常のキャリバーなら2.2mVと判断しますが、もし5mmの設定であればその2倍の4.4mVであると解釈しなければなりません。必ず最初にキャリバーを確認する癖をつけましょう。
時間(横軸)の確認
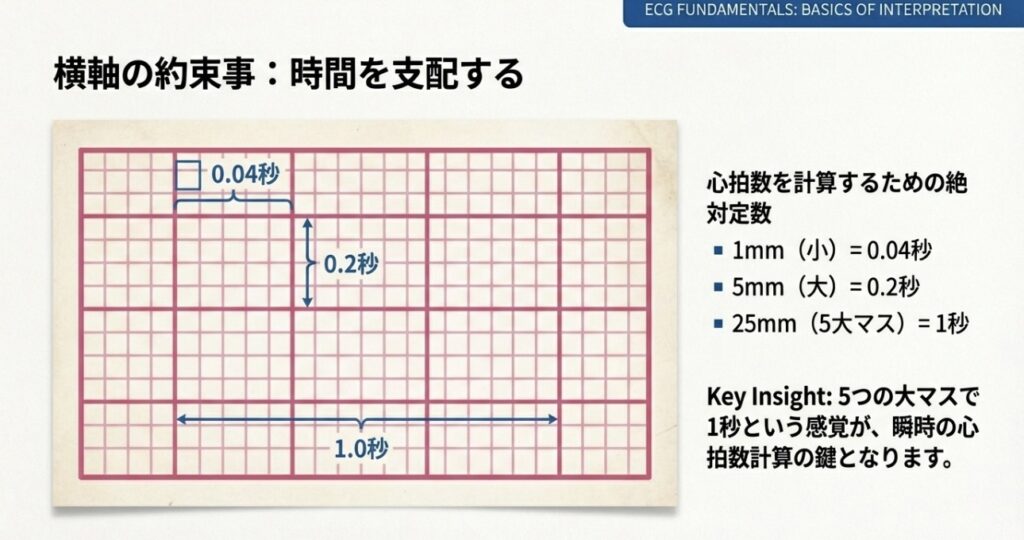
横軸は「時間」を表します。
- 1mm(小さい1マス)= 40ms(0.04秒)
- 5mm(太線の1マス)= 200ms(0.2秒)
- 25mm(太線5マス)= 1秒
この時間軸の基本を覚えておくことで、後述する心拍数の算出や、PQ間隔、QRS幅の異常に気づくことができるようになります。
「リズム」を読み解く:同調律か、それ以外か?
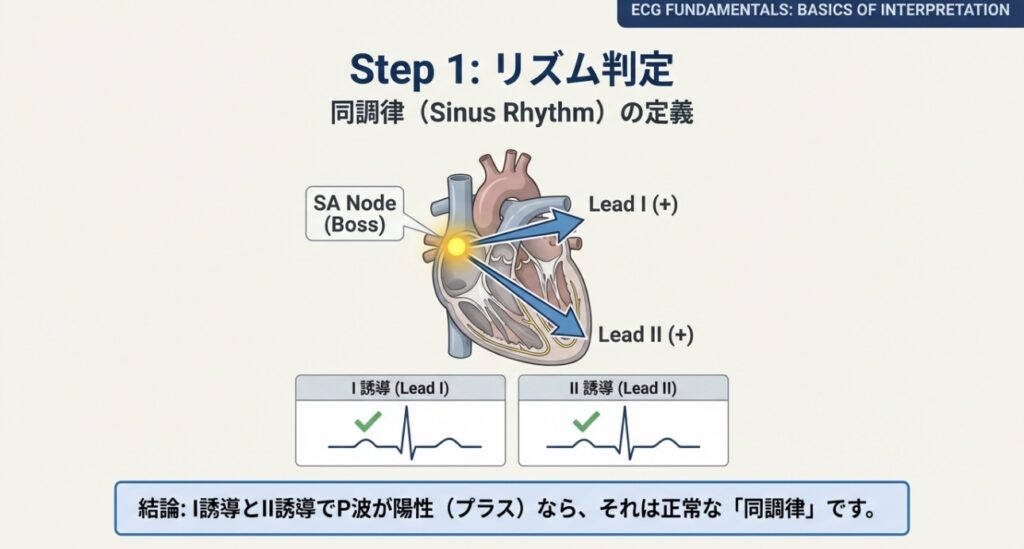
心リハにおいて、患者さんのリズムが「正常同調律(Normal Sinus Rhythm: NSR)」であるかを確認することは極めて重要です。リズム評価のポイントは「P波の向き」にあります。
同調律の定義
心臓の司令塔である洞結節(SAノード)から電気信号が始まり、心房を介して房室結節(AVノード)へ伝わるのが正常な流れです。
この時、電気信号は右上から左下へと流れます。そのため、以下の2つの誘導を確認します。
- 第I誘導: 左側から見ているため、電気信号が向かってくるのでP波はプラス(上向き)になります。
- 第II誘導: 右下から見ているため、同様にP波はプラス(上向き)になります。
つまり、「I誘導とII誘導の両方でP波がプラス」であれば、それは同調律と判断できます。
同調律ではない場合(異所性心房調律)
もしII誘導のP波がマイナス(下向き)であれば、洞結節以外の場所(例えば心房の下の方など)から電気信号が出ている「異所性心房調律」を疑います。これを冠状静脈洞調律とも呼びます。
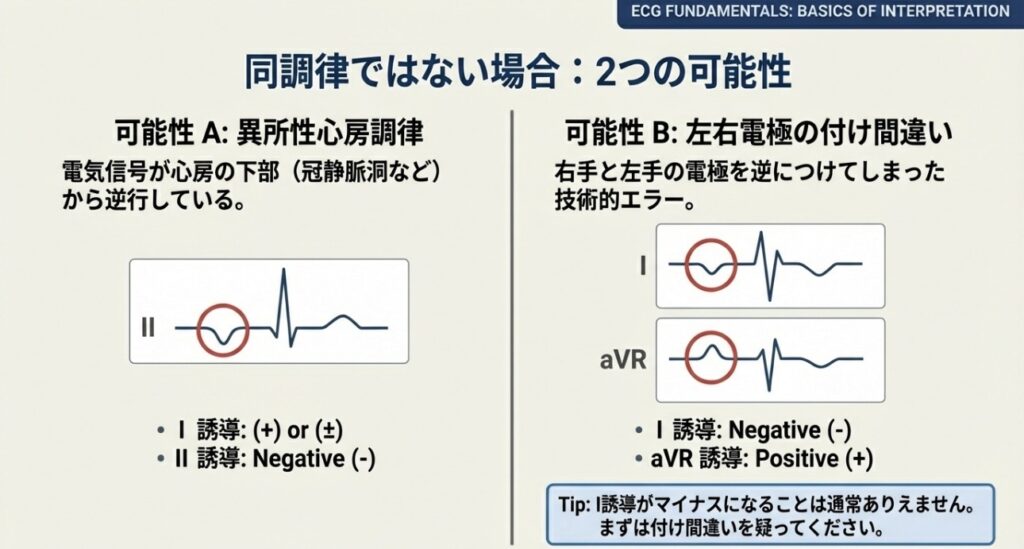
【注意!】電極のつけ間違いを見抜く
臨床で意外と多いのが、左右の手の電極のつけ間違いです。これを見抜くポイントもP波にあります。
- I誘導のP波がマイナス、かつAVR誘導のP波がプラスになっている場合、左右の電極を逆につけている可能性が高いと考えられます。
通常、AVRは全ての波形がマイナスになるのが一般的であるため、ここでプラスの成分が出ていれば「おかしい」と気づくことが重要です。
「心拍数」を素早く、正確に計算する方法
心拍数の評価は、運動負荷の適正度を判断する心リハにおいて最も頻繁に行う作業です。
基本の計算(規則的なリズムの場合)
R-R間隔(R波から次のR波までの距離)にある太線のマス目(5mmマス)の数で計算します。
- 1マス:300回/分
- 2マス:150回/分
- 3マス:100回/分
- 4マス:75回/分
- 5マス:60回/分
- 6マス:50回/分
「3マスから6マスの間(100回〜50回)」を正常範囲としています。
- 50回/分未満: 徐脈性不整脈
- 100回/分以上: 頻脈性不整脈
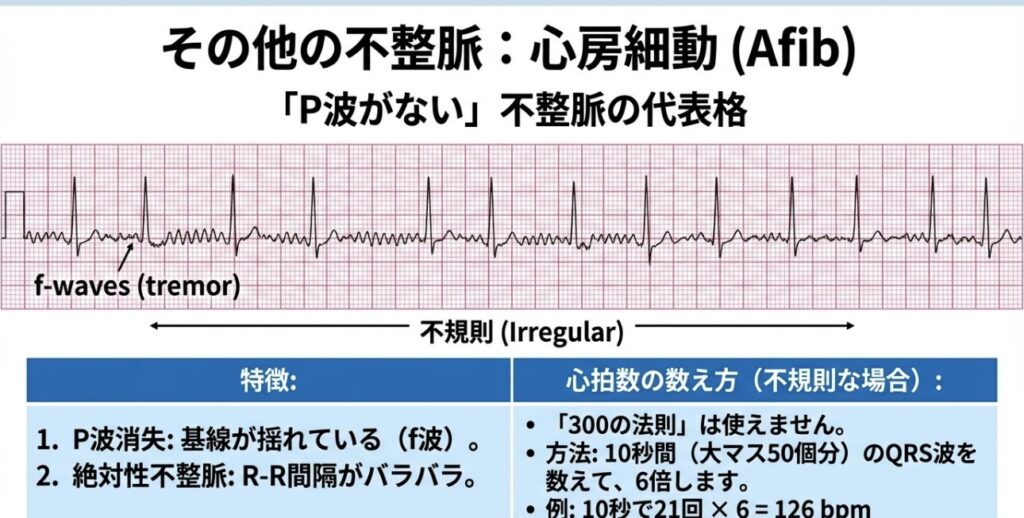
不規則なリズムの場合(心房細動など)
心房細動(AF)のようにR-R間隔がバラバラな場合は、上記の計算は使えません。その場合は、「10秒間の心電図記録の中に何回R波があるか」を数えます。
- 計算式:10秒間の拍動数 × 6 = 1分間の心拍数(心室応答)
例えば、10秒間にR波が21回あれば、21×6=126回/分となります。
臨床で出会う代表的な不整脈の分類
リズムと心拍数を組み合わせることで、主要な不整脈の当たりをつけることができます。
- 正常同調律: I・II誘導のP波がプラスで、心拍数が60〜100回/分(※年齢等により変動あり。
- 洞性頻脈: 同調律の条件を満たすが、心拍数が100回/分以上。
- 洞性徐脈: 同調律の条件を満たすが、心拍数が50回/分未満。
- 心房細動(AF): P波がなく、基線が細かく震える(f波)。R-R間隔は不規則。
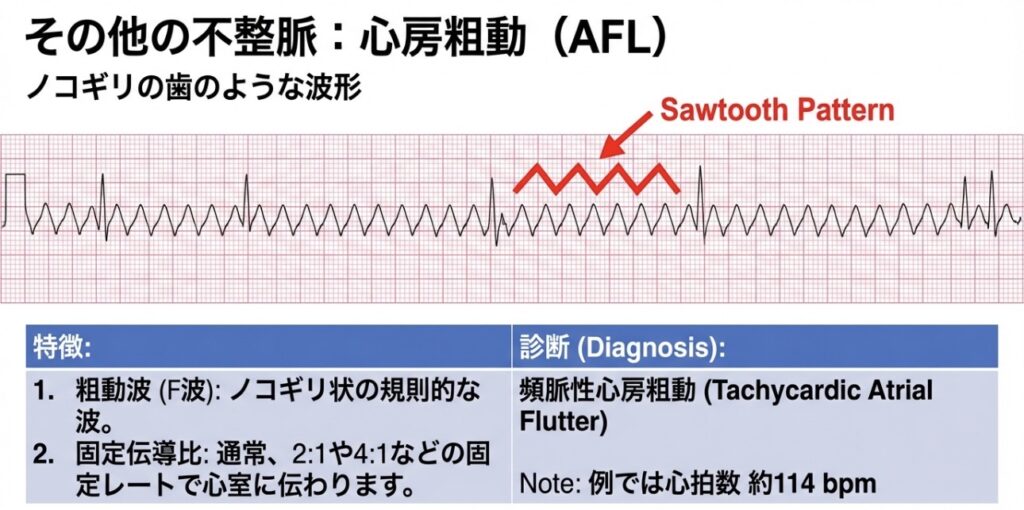
- 心房粗動(AFL): P波の代わりに「のこぎり状」の波(F波)が見える。
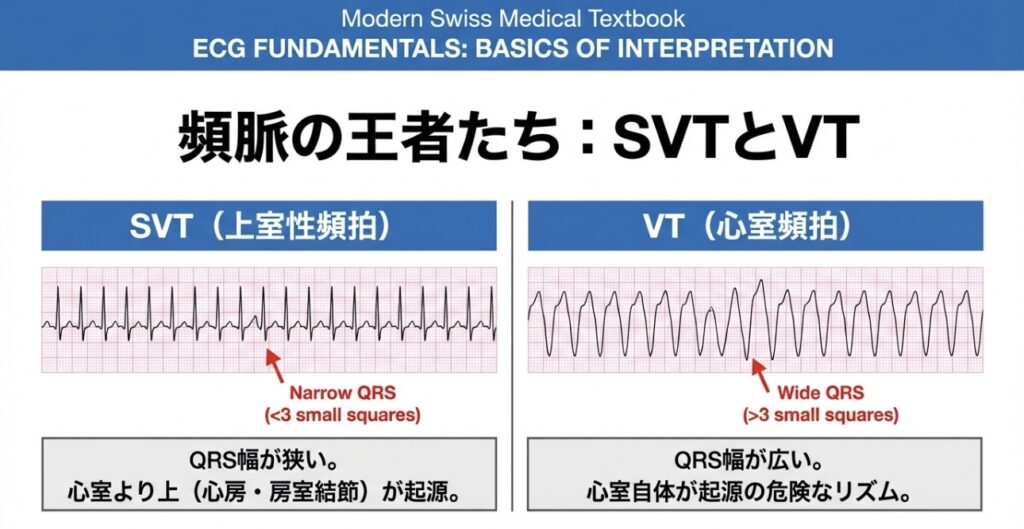
- 心室頻拍(VT): QRS幅が広く(3マス以上)、非常に速いリズム。緊急性が高い不整脈です。
理学療法士が意識すべき読影の「10ステップ」
以下の10項目を順番に確認することを推奨します。
- リズム(同調律か?)
- 心拍数
- P波の形態
- PQ間隔
- QRS波(幅、高さ、異常Q波)
- 軸(電気軸)
- 電位(高電位・低電位)
- 移行帯
- ST変化
- T波・QT間隔
今回の記事ではステップ1と2を重点的に解説しましたが、この順序を守ることで、思い込みによる誤診を防ぎ、客観的な評価が可能になります。
おわりに:心リハでの実践に向けて
心電図を「パッと見てなんとなく」判断するのではなく、今回学んだような「キャリバーの確認」「I・II誘導でのP波チェック」「マス目による心拍数計算」をルーチン化しましょう。
特に、運動療法中に「リズムが同調律から外れた」「急激に頻脈になった」といった変化にいち早く気づくことは、理学療法士としての信頼性にも直結します。まずは10ステップの最初の2つ、「リズムと心拍数」を完璧にマスターすることから始めてみてください。
次回は、P波やQRS波のさらに詳しい解析方法について深掘りしていきましょう!

(補足情報:ソース以外の知見)
- ※本記事で紹介した「50回/分未満を徐脈」とする基準はソースに基づいたものですが、一般的には60回/分未満を徐脈と定義する教科書も多いため、施設や医師の基準も併せて確認することをお勧めします。
- ※運動療法の中止基準については、各学会のガイドライン(日本循環器学会など)を別途参照し、個別の症例に合わせて判断してください。
臨床理学Labについて