はじめに
臨床現場で、患者様が立ち上がるまでに時間がかかったり、歩行が極端に遅かったりする場面に遭遇することはよくあります。
「なんだか動きが遅いな」と感じたとき、それを単なる加齢や筋力低下のせいだと片付けてしまっていませんか?
「動作の緩慢さ」の背景には、大脳基底核の障害からフレイル、薬剤性まで、さまざまな原因が隠れています。原因の鑑別を誤ると、せっかくの理学療法アプローチも効果を発揮しません。
この記事では、理学療法士(PT)や作業療法士(OT)が知っておくべき「動作緩慢」の原因と評価方法、そして明日から臨床で実践できるリハビリアプローチについて徹底的に解説します。
動作緩慢(Bradykinesia)とは?理学療法士が直面する現状
まずは、動作緩慢という言葉の医学的な定義と、私たちが臨床で出会うシチュエーションを整理しましょう。
動作緩慢の定義と「無動(Akinesia)」との違い
動作緩慢(Bradykinesia:ブラディキネジア)とは、単に動きが遅いだけでなく、「動作の開始に時間がかかる」「反復運動において徐々に動作の速度や振幅(大きさ)が低下していく」状態を指します。
パーキンソン病の三大徴候(または四大徴候)の1つとして非常に重要なキーワードです。
似た言葉に「無動(Akinesia:アキネジア)」「寡動(Hypokinesia:ヒポキネジア)」があります。
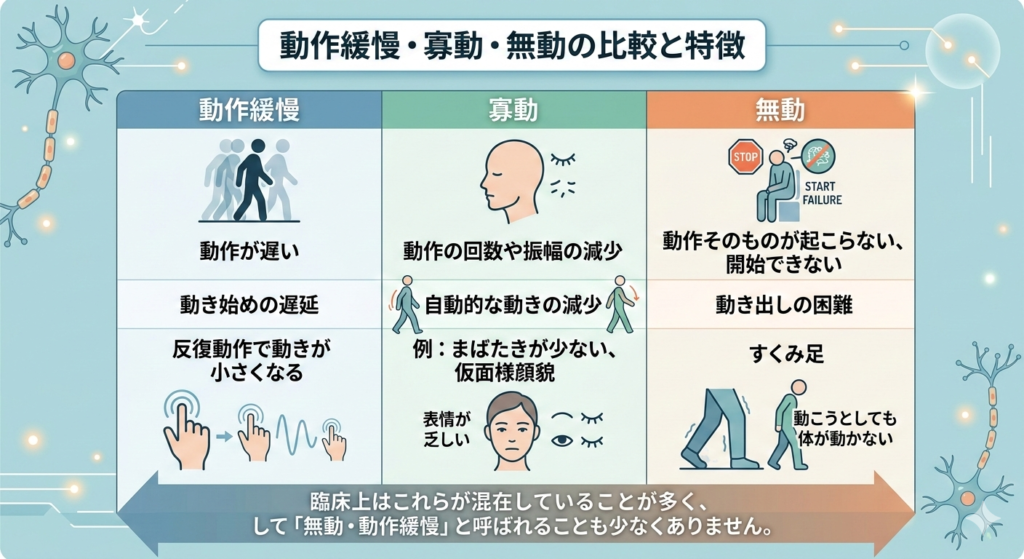
厳密には上記のように区別されますが、臨床上はこれらが混在していることが多く、総称して「無動・動作緩慢」と呼ばれることも少なくありません。
臨床現場で「動作の緩慢さ」に遭遇するケースの現状
理学療法士が「動きが遅い」と感じる患者様は、パーキンソン病などの神経難病に限りません。
このように、「なぜ動作が緩慢になっているのか」を見極めることが、理学療法評価の第一歩となります。
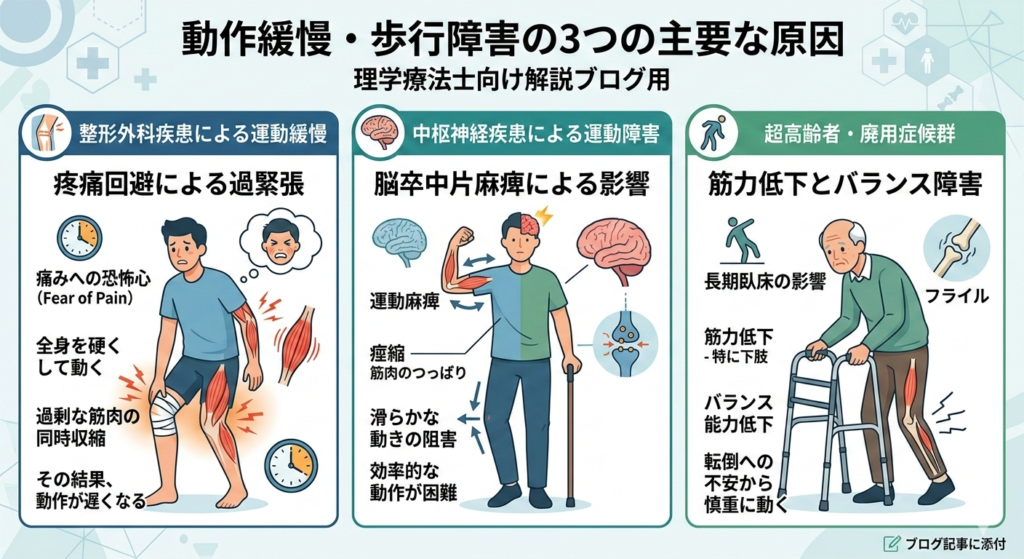
動作緩慢を引き起こす3つの主な原因と疾患
動作緩慢の裏に潜む主な原因を3つのカテゴリーに分けて解説します。
大脳基底核の障害(パーキンソン病・パーキンソニズム)
動作緩慢の原因として第一に挙げられるのが、大脳基底核の機能不全です。 パーキンソン病では、黒質線条体のドーパミン神経細胞が減少することで、運動のプログラム(大脳皮質基底核ループ)がうまく機能しなくなります。 これにより、「適切な大きさ・速度で筋肉を動かす」という命令が届かず、小刻み歩行や、立ち上がり時の時間がかかる(すくみ)といった症状が出現します。安静時振戦や筋強剛(固縮)、姿勢反射障害が合併していないかを確認することが重要です。進行性核上性麻痺(PSP)や多系統萎縮症(MSA)などのパーキンソン症候群でも同様の症状が見られます。
加齢・フレイル・サルコペニアによる二次的要因
高齢の患者様に多いのが、神経学的な異常(ドーパミン不足など)がないにも関わらず、動作が緩慢になるケースです。 これは、サルコペニア(骨格筋量の減少)やフレイル(虚弱)による絶対的な筋力低下や、バランス能力の低下が原因です。転倒に対する恐怖心から、意識的に動作スピードを落とし、支持基底面を広く保とうとする代償動作の結果として「動作緩慢」を引き起こします。
精神的要因・認知機能低下・薬剤性
見落としがちなのが、以下の3つの要因です。
精神的要因(うつ病など):精神運動抑制により、意欲の低下とともに動作そのものがゆっくりになります。 認知機能低下(認知症):動作の順序が分からなくなる「失行」により、動きが止まったり遅くなったりします。 薬剤性パーキンソニズム:抗精神病薬や一部の胃腸薬・制吐剤(ドパミン受容体拮抗作用を持つもの)の副作用で、パーキンソン病そっくりの動作緩慢が出現することがあります。
動作緩慢に対する評価
方法 原因を推測した上で、理学療法士は客観的に動作緩慢を評価する必要があります。
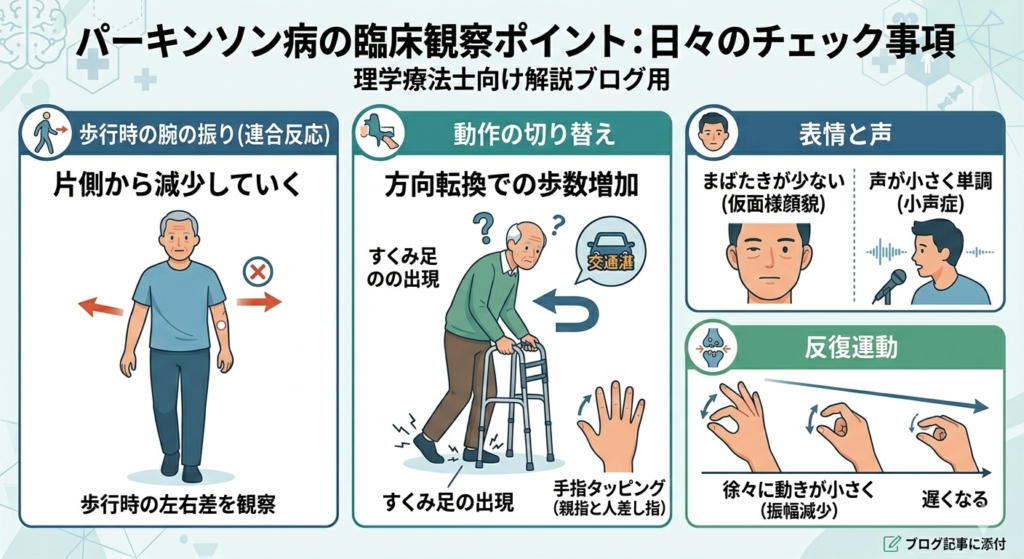
問診・観察時のチェックポイント
まずは日々の臨床観察が重要です。以下のポイントをチェックしましょう。
- 歩行時の腕の振り(連合反応):パーキンソン病では、歩行時の腕の振りが片側から減少していくことがよくあります。
- 動作の切り替え:歩行中の方向転換(Uターン)で極端に歩数が多くなったり、すくみ足が出現したりしないか?
- 表情と声:まばたきが少ない(仮面様顔貌)、声が小さく単調(小声症)ではないか?
- 反復運動:手指のタッピング(親指と人差し指を素早く合わせる動作)を行わせ、徐々に動きが小さく(振幅減少)、遅くならないかを観察します。
客観的・定量的な評価テスト
介入効果を判定するために、以下の指標を用いて数値化しておきましょう。
- Timed Up and Go Test (TUG):椅子から立ち上がり、3m歩いて戻って座るまでの時間を計測します。立ち上がり時の開始の遅れ、方向転換時の不安定さなどを総合的に評価できます。
- 10m歩行テスト:快適歩行速度と最大歩行速度を計測します。動作緩慢の患者は、指示を出しても「最大歩行速度が上がらない(歩幅が広がらない)」傾向があります。
- MDS-UPDRS(パーキンソン病統一レーティングスケール):パーキンソン病患者の場合は、Part Ⅲ(運動機能検査)のタッピングや手の開閉、足のタッピングなどの項目が動作緩慢の直接的な評価となります。
動作緩慢に対する理学療法(リハビリ)アプローチの実践
評価をもとに、原因に合わせたアプローチを選択します。ここでは特に中枢性(パーキンソン病等)やフレイルによる動作緩慢に有効な理学療法介入を紹介します。
視覚・聴覚を利用した「キューイング(外的代償法)」
パーキンソン病による動作緩慢に対して最も効果的なアプローチの一つが**キューイング(Cueing)**です。 大脳基底核の内部ループが障害されても、小脳などを経由する外部ループ(視覚・聴覚刺激に反応する回路)は保たれていることが多いというメカニズムを利用します。
視覚的キュー:床にテープを一定間隔(目標とする歩幅)で貼り、「この線をまたいで歩いてください」と指示します。すくみ足や小刻み歩行の劇的な改善が見られることがあります。
聴覚的キュー:メトロノームの音や、「イチ、ニ、イチ、ニ」というPTの手拍子・声掛けに合わせて歩行してもらいます。
運動の「大きさ」を引き出すアプローチ(LSVT BIGなどの考え方)
動作緩慢の患者様は、自分が思っている以上に「動きが小さく」なっています。そのため、意図的に「過剰なほど大きく動く」ことを学習させる必要があります。
アメリカで開発されたパーキンソン病特化型リハビリ「LSVT BIG」の考え方を参考に、普段の起立練習や歩行練習でも「腕を大きく振る」「足を高く・大きく踏み出す」といった振幅(Amplitude)にフォーカスした声掛けを行うことが重要です。
筋力増強・可動域訓練によるベースアップ
高齢者のフレイルや廃用症候群による二次的な動作緩慢に対しては、身体機能のベースアップが不可欠です。
抗重力筋の強化:大腿四頭筋や下腿三頭筋、大殿筋など、立位・歩行を安定させる筋群を強化し、動くことへの恐怖心を軽減します。
体幹・胸郭の可動域改善:動作緩慢を呈する方は前傾姿勢(円背)になりがちです。体幹の伸展や胸郭の可動性を引き出すことで、重心移動がスムーズになり、立ち上がりなどの動作速度が向上します。
ADL指導と環境調整
最後に、自宅で安全に、かつスムーズに動けるための環境調整も理学療法士の重要な役割です。
方向転換の指導:コマのように足を軸にして回る「ピボットターン」は、すくみ足や転倒を誘発するため禁止します。「U字を描くように、大回りで足を止めずに回る」よう指導します。 環境調整:すくみ足が出やすい狭い通路の障害物をなくす、立ち上がりやすい高さの椅子やベッドを提案する、適切な場所に手すりを配置するなどを検討します。
まとめ:動作緩慢の原因を評価し、最適な理学療法を提供しよう
臨床でよく出会う「動作緩慢」について、その原因や評価、理学療法アプローチを解説しました。
動作緩慢は単に「動きが遅い」だけでなく、振幅の減少や開始の遅延を含む。 原因はパーキンソン病(大脳基底核の障害)だけでなく、フレイルや認知低下、薬剤性など多岐にわたります。評価は観察(連合反応やタッピング)と定量的テスト(TUGなど)を組み合わせる。 アプローチには「外的キューイング」や「大きさを意識した運動」、そして「ベースの筋力・可動域改善」が有効。 「動きが遅いから筋トレと歩行練習をしておこう」と短絡的に考えるのではなく、なぜ動作が緩慢になっているのかを紐解くことで、より患者様のQOLを高める理学療法が提供できるようになります。
明日からの臨床評価やアプローチの選択に、ぜひこの記事の内容を役立ててください。


