令和8年度(2026年度)の診療報酬改定における「退院時リハビリテーション指導料」の変更点は、現場のリハビリスタッフにとって算定漏れを防ぐための重要な知識となります。
はじめに:2026年度診療報酬改定とリハビリ現場
医療従事者の皆様、日々の業務お疲れ様です。2026年度(令和8年度)の診療報酬改定が目前に迫り、多くのリハビリスタッフがその内容に注目しているのではないでしょうか。
今回の改定では、点数の維持や新設だけでなく、「質の高いリハビリテーションの提供」と「多職種連携」がより一層重視される形となりました。
その中でも、私たちが患者様の退院支援において頻繁に関わる「B006-3 退院時リハビリテーション指導料(300点)」に重要な変更が加えられました。今回は、この指導料の基本から、改定によって変わる算定の条件、そして現場での実践ポイントまでを詳しく解説します。
「退院時リハビリテーション指導料」の基本スペック
まずは、改めてこの指導料の概要を整理しておきましょう。
退院時リハビリテーション指導料は、患者様が退院して住み慣れた自宅や地域へ戻る際、リハビリテーションの観点から必要な指導を行った場合に算定できる点数です。
- 点数: 300点
- 算定回数: 退院日に1回限り
- 目的: 在宅での基本的・応用的動作能力、または社会的適応能力の回復を図ること
退院後の生活をイメージした具体的なアドバイスは、患者様やご家族の不安を解消し、再入院の防止にも直結する極めて重要な業務です。
【2026年度改定】最大の変更点:対象患者の限定化
今回の改定で最も注意しなければならないのが、「どの患者様でも算定できるわけではなくなった」という点です。
これまでは退院時に指導を行えば広く算定可能でしたが、令和8年度からは、入院中に以下のいずれかの評価や加算を算定していた患者様に限定されます。
- リハビリテーション・栄養・口腔連携体制加算 (A233)
- 早期離床・リハビリテーション加算 (A301等)
- リハビリテーション・栄養・口腔連携加算 (A304等)
- 第7部リハビリテーション第1節の各区分(疾患別リハビリテーション料など)
(※第7部第1節には、脳血管疾患等、廃用症候群、運動器、呼吸器、心大血管疾患リハなどの主要なリハビリ料が含まれます。)
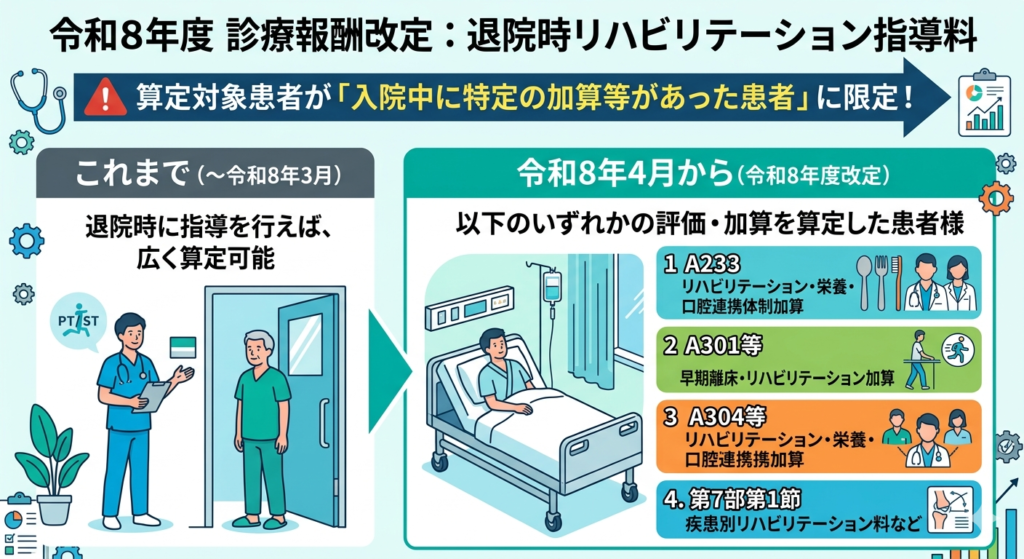
つまり、入院中に専門的なリハビリや多職種連携による介入が行われていた患者様に対し、その延長線上でしっかりと退院指導を行うことが求められているのです。リハビリスタッフとしては、担当患者様がこれらの加算対象になっているか、事前に入院料の算定状況を確認しておく必要があります。
誰が指導を行うべきか?実施者のルール
この指導料は、基本的には主治医またはリハビリ担当医が指導を行うことを想定しています。しかし、実際には私たちPT・OT・STが直接患者様やご家族と関わることが多いですよね。
制度上、「医師の指示を受けて、保険医療機関の理学療法士、作業療法士又は言語聴覚士が、保健師、看護師、社会福祉士、精神保健福祉士等とともに指導を行った場合」も算定可能です。
ポイントは、リハビリ職単独で行うのではなく、看護師やソーシャルワーカーなどの多職種と「ともに」指導を行うことが推奨されている点です。これにより、身体機能面だけでなく、介護サービスや心理面も含めた包括的な指導が可能になります。
具体的な指導内容:リハビリ職の専門性を活かす
指導の内容は多岐にわたります。資料によれば、以下の項目が例示されています。
- 日常生活動作(ADL)の訓練: 体位変換、離床、起立、食事、排泄など。
- 介助方法の伝達: ご家族への安全な介助法のレクチャー。
- 住環境の整備: 家屋の適切な改造(手すりの設置や段差解消)に関する助言。
- 社会資源の活用: 地域で利用可能な在宅保健福祉サービスの情報提供。
- 精神的・社会的適応: 生活適応訓練や基本的対人関係訓練。
リハビリスタッフとしては、単に「筋トレを続けてください」と言うだけでなく、「玄関の段差はこのように昇ってください」「この福祉用具を使うと楽ですよ」といった、個別の生活環境に踏み込んだ具体的な助言が求められます。
ここに注意!算定できないケースと併算定のルール
せっかく丁寧に指導を行っても、算定ルールを誤ると査定の対象になってしまいます。特に以下の2点は必ず押さえておきましょう。
- 「退院時共同指導料2」との関係
同一日に、入院中の医療機関のリハビリスタッフが関わる「退院時共同指導料2」を算定する場合は、本指導料は別に算定できません。退院時のカンファレンスと指導が同日になる場合は、どちらの点数を優先するか管理栄養士やソーシャルワーカー、医事課と連携して判断する必要があります。 - 死亡退院
残念ながら、患者様が亡くなって退院される場合には算定できません。
診療録(カルテ)への記載:必須項目を漏らさない
「指導を行いました」という事実だけでは、算定の根拠として不十分です。資料では、「指導(又は指示)内容の要点を診療録等に記載する」ことが義務付けられています。
後から見返したときに、どのような課題があり、それに対してどのような具体的な指導を行ったのかが明確にわかるように記載しましょう。
(例:段差昇降の介助方法を妻に指導、ポータブルトイレの設置位置をアドバイス、デイケア利用の必要性を説明、など)
まとめ:質の高い退院支援を目指して
令和8年度の改定により、退院時リハビリテーション指導料は「リハビリ・栄養・口腔」の連携や、早期からの介入を受けていた患者様への仕上げの指導としての性格が強まりました。
私たちリハビリスタッフは、単に点数を取るための業務としてではなく、患者様が自宅で自分らしく、安全に過ごせるようにするための「最後の大切なバトンタッチ」としてこの指導を捉えるべきです。
改定のポイントを正しく理解し、多職種と連携しながら、自信を持って退院指導に当たっていきましょう。
【参考:リハビリスタッフ向けチェックリスト】
- [ ] 患者様は「リハ・栄養・口腔連携体制加算」や「疾患別リハ」を算定しているか?
- [ ] 医師の指示に基づき、看護師やソーシャルワーカーと連携して指導を行っているか?
- [ ] 退院後の家屋構造や介護力に合わせた具体的な内容か?
- [ ] 指導内容の要点をカルテに記載したか?
- [ ] 同一日に「退院時共同指導料2(リハ職関与)」を算定していないか?
※実際の運用にあたっては、厚生労働省から発表される最新の疑義解釈等も併せてご確認ください。


