はじめに
腰部脊柱管狭窄症(LCS)の有力な術式である腰椎後側方固定術(PLF)。
インストゥルメンテーションによって力学的安定が得られる一方、私たち理学療法士(PT)には「固定された部位を守りながら、いかに動ける身体を作るか」という高度な戦略が求められます。
特に、入院期間が短縮されている現代では、わずか3週間で日常生活へ送り出さなければならないこともすくなくありません。
本記事では、PLF術後リハビリにおける「攻めと守り」のバランスをどう取るべきか、その核心を解説します。
3週間パスの核心:骨癒合の真実を知る
まず、大前提として理解しておくべきは「骨癒合のタイムライン」です。
- 初期固定: 金属(スクリュー)による機械的な固定
- 骨癒合に必要な期間: 最低でも8週間
- 強固な癒合: 半年〜1年
つまり、「退院時点ではまだ骨はくっついていない」のです。
3週間という短期間で退院を目指す場合、この「未完成の身体」をいかに外部ストレスから守り、安全な動作を自動化させるかがPTの腕の見せ所となります。
【時期別】PLF術後リハビリのロードマップ
私の現場で実践している、3週間での機能再構築スケジュールをご紹介します。
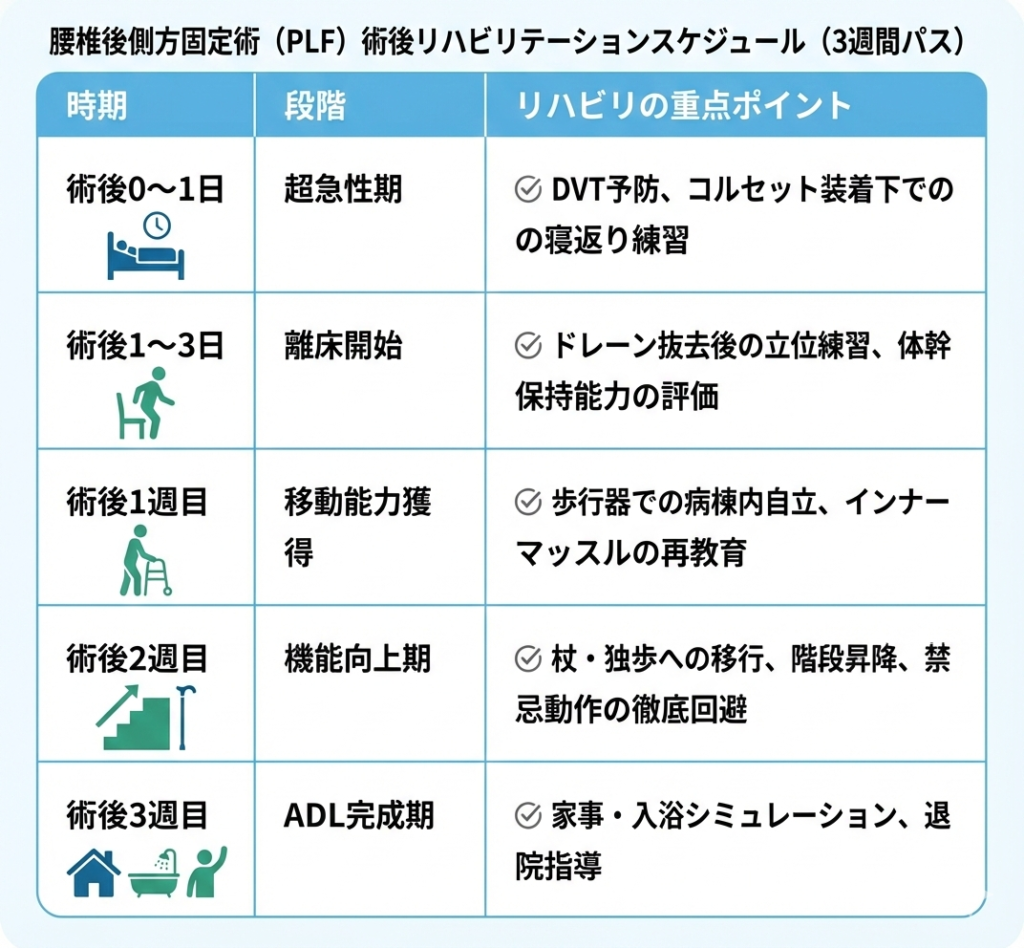
プロが教える「動作指導」の決定的なポイント
① ログ・ローリング(丸太様寝返り)の真髄
PLF後の腰椎にとって、「捻り(回旋)」は最大の禁忌です。
「肩と腰を同時に」と指導するだけでは不十分。PTが徒手的に骨盤と胸郭をガイドし、「体幹が一枚の板になった感覚」を患者さんの脳に記憶させることが重要です。
② 座位姿勢のバイオメカニクス
実は、端座位は腰椎に大きな屈曲ストレスがかかる姿勢です。
骨盤が後傾し、腰が丸まった座り方はスクリューへの負荷を増大させます。クッションを利用して骨盤を立てるか、少し高めの椅子を設定する工夫が必要です。
③ インナーユニットの再起動
腹横筋(TrA)や多裂筋といった「天然のコルセット」を早期に効かせることが、将来的な隣接椎間障害(ASD)の予防に直結します。
退院前に必ず叩き込む「3つのNO」
患者さんは「退院=完治」と考えがちですが、実際にはここからが本番です。再発や再手術を防ぐため、以下の3点を徹底して伝えます。
- 1. NO 屈曲(曲げない): 膝を伸ばしたまま物を拾わない。
- 2. NO 回旋(捻らない): 振り返る時は足から動く。
- 3. NO 過負荷(無理しない): 退院直後の大掃除や庭仕事は厳禁。
まとめ:あなたの「眼」が患者のQOLを左右する
PLF術後の理学療法は、単なる歩行練習ではありません。解剖学・運動学に基づいた「バイオメカニカルな再構築」です。
「なぜ、今日この動作を許可するのか?」
その問いに、手術記録や生理学的根拠を持って答えられるプロフェッショナルでありたいですよね
さらに深く学びたい方へ
noteメンバーシップ限定記事では、この記事で紹介しきれなかった「多裂筋萎縮を防ぐエビデンス」や「具体的な等尺性収縮の介入プロトコル」をさらに詳しく解説しています。
現場で即実践できる「一歩先の理学療法」に興味がある方は、ぜひチェックしてみてください。

そんな臨床理学Labは、
「ちゃんと考えて臨床したい理学療法士」のための場所です。
お昼を一回コンビニで食べるくらいの金額で、
これまでに書いてきた有料記事がすべて読み放題。
内容は、
• 理学療法の基礎知識の整理
• 臨床で迷いやすいテーマの考え方
• 論文を「どう臨床で使うか」の視点
• 実際の症例を通した臨床推論
「知っている」で終わらせず、
どう考え、どう判断するかまで踏み込んでいます。
「とりあえずやる」から一歩抜け出したい人へ。
自分なりの判断軸を持ちたい人に向けた、
理学療法士のためのメンバーシップです。
少しでも気になった方はぜひ覗いてみてください。


