はじめに
2026年度の診療報酬改定の全貌が見えてきました。今回の改定は、リハビリテーション現場、特に回復期と急性期で働く理学療法士にとって、「これまでの常識が通用しなくなる」ほどの大きなインパクトがあります。
本記事では、最新の情報を整理し、私たちの業務にどのような影響があるのかを詳しく解説します。

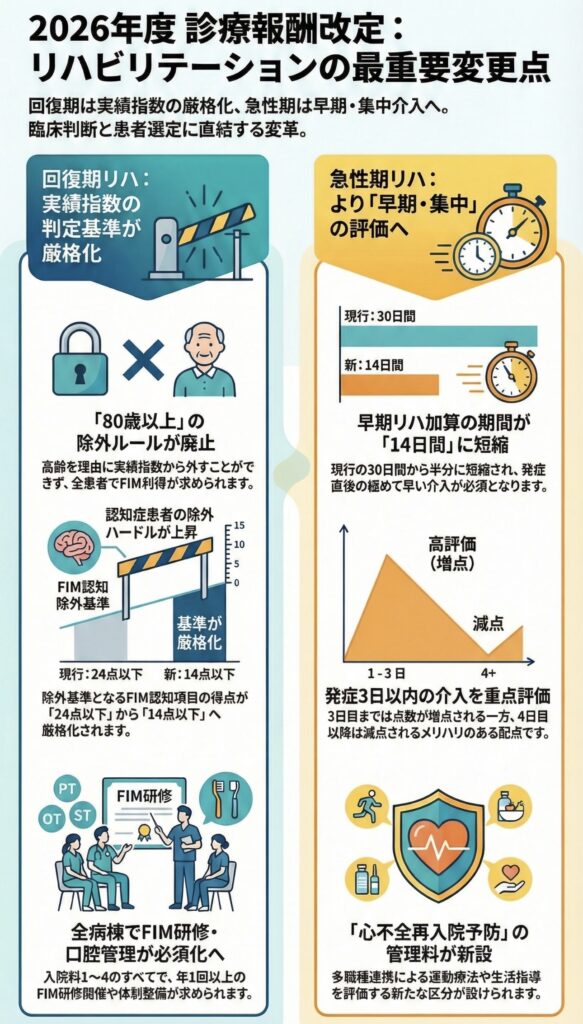
回復期リハ:実績指数の「高齢者除外」が廃止、より高い質が求められる
最も衝撃的な変更点は、回復期リハビリテーション病棟における「実績指数」の算出ルールの見直しです。
- 「80歳以上」も一律に対象へ: これまで除外可能だった80歳以上の患者様も、今後は実績指数の計算に含まれます。高齢だからという理由で実績を外すことができなくなり、すべての患者様に対してこれまで以上に確実なFIMの改善を出すことが求められます。
- 認知症基準の厳格化: 除外対象となるFIM認知項目のスコアが「24点以下」から「14点以下」へと引き下げられます。これにより、多くの中等度認知症患者様も実績指数の対象となるため、認知症ケアを含めたリハビリテーションの質が問われることになります。
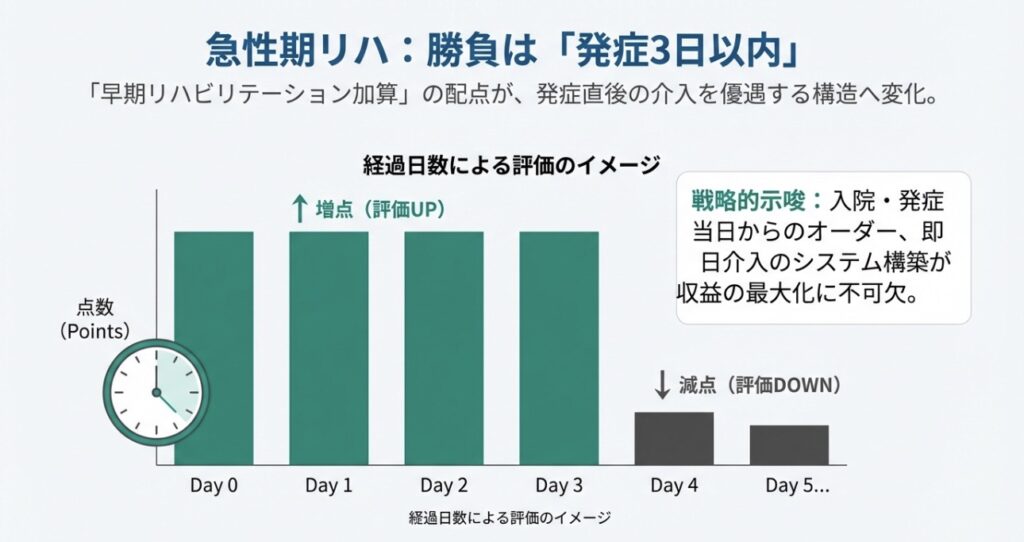
急性期リハ:「発症3日以内」の超早期介入へシフト
急性期における評価は、より「早期」かつ「集中」した介入を促す内容となっています。
- 算定期間が14日に短縮: 早期リハビリテーション加算の算定上限が、従来の30日から14日へと一気に半分に短縮される見込みです。
- 3日以内の介入が鍵: 入院または発症から3日以内の介入は増点される一方、4日目以降は減点されるという、非常にメリハリの効いた配点になります。
- 土日のリハも評価: 急性期病棟等での「休日リハビリテーション加算」が新設されます。365日体制での早期リハ実施が、これまで以上に重要視されています。

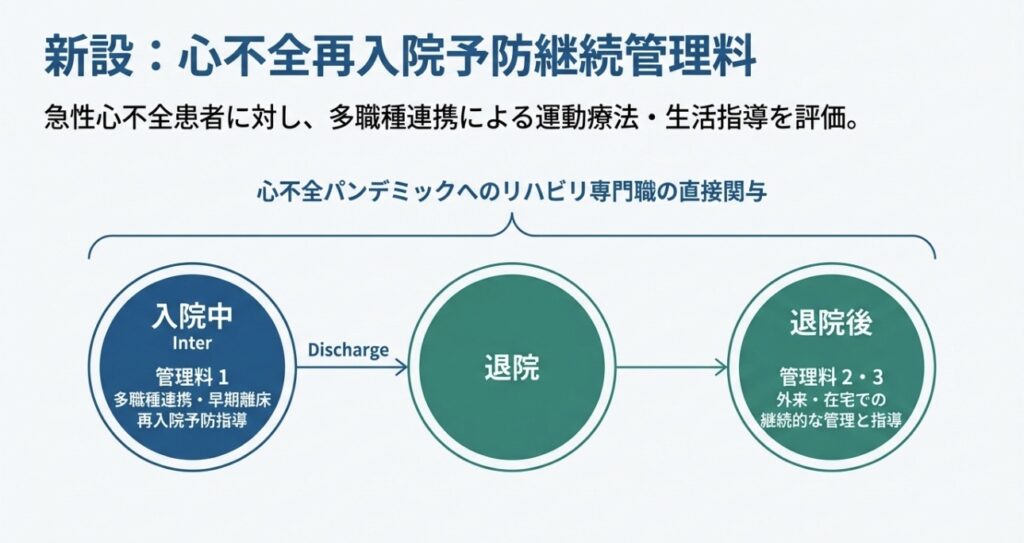
特定疾患へのアプローチ:心不全と高次脳機能障害
疾患別のリハビリテーションについても、新たな評価軸が加わります。
- 心不全の再入院予防: 「心不全再入院予防継続管理料」が新設され、多職種連携による運動療法や生活指導が評価されます。PTによる急性期からの関わりが、退院後の生活を守る重要な指標となります。
- 高次脳機能障害の連携強化: 退院時に地域の支援センター等へ情報提供を行うことが要件化されます。

まとめ
理学療法士はどう備えるべきか?
今回の改定案から見えるのは、「アウトカム(結果)に対する厳しい評価」と「スピード感」です。
特に「離床なきリハビリテーション」への減算検討や、「目標設定等支援・管理料」の廃止などは、私たちの提供するサービスの価値そのものを問うています。
単に単位を消化するのではなく、「早期から離床を促し、高齢者や認知症患者様に対しても具体的なADL改善を導き出す」という、理学療法士本来のスキルがよりシビアに求められる時代になるかもしれません。


