はじめに
臨床現場で腰痛患者を担当する際、「とりあえず一般的な腰痛体操」を指導して、評価と治療がバラバラになっていないでしょうか?
腰痛症の約85%は原因の特定が困難な「非特異的疾患」とされており、複雑に絡み合った病態を紐解くには、詳細な評価に基づく臨床的思考過程が不可欠です。
本記事では、腰痛症に対する理学療法評価のポイントと治療選択へのプロセスについて解説します。
問診とQOL評価:対象者の背景を捉える
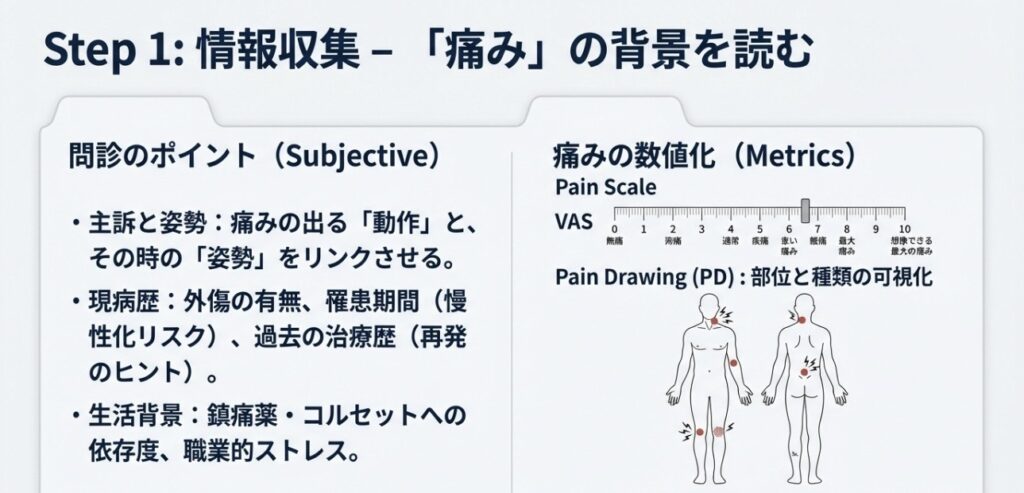
腰痛評価は、単なる痛みの部位確認から始まるのではありません。対象者の主観的なQOL(生活の質)評価は必須事項です。
- 多角的な評価指標: 痛みの程度を示すVASだけでなく、PD(疼痛描画)による部位の把握、SF-36などの包括的QOL尺度、あるいはJLEQといった腰痛特異的な尺度の活用が推奨されます。
- 現病歴と心理的背景: 慢性腰痛は「生活習慣病」の側面もあり、職業や生活環境、さらに心理・社会的因子の関与を念頭に置く必要があります。
身体機能評価:アライメントと動作の解釈
姿勢や動作の観察では、単なる変形の有無だけでなく、「痛みを助長する不良姿勢か、あるいは痛みからの逃避性か」を検討することが重要です。
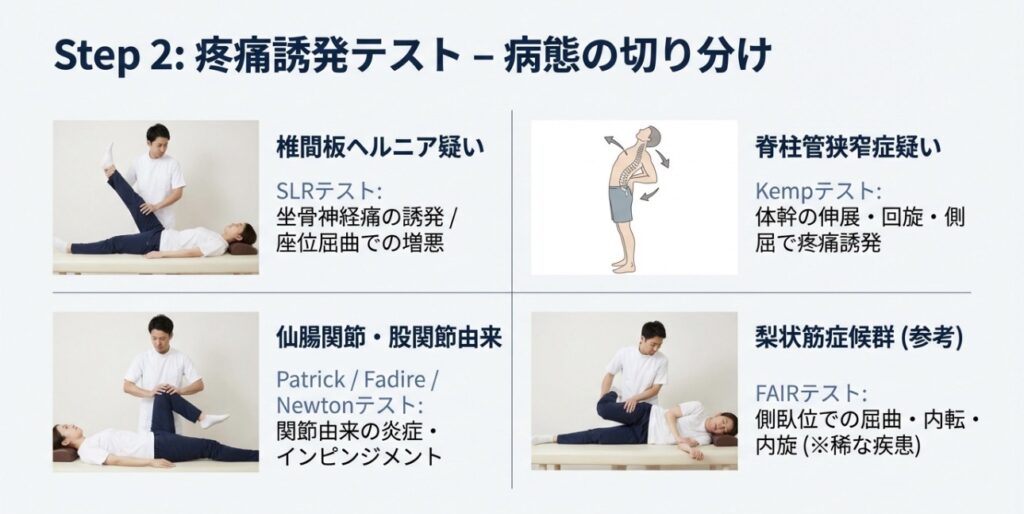
- ランドマーク検査: ASIS(上前腸骨棘)やPSIS(上後腸骨棘)の高さの左右差、脊柱の生理的弯曲を確認します。
- 誘発テストの組み合わせ: SLRテストやKempテスト、仙腸関節障害を疑うNewtonテストなどを組み合わせ、病態を推測します 。
- 動的な評価の重要性: ランドマークを触診しながら体幹を動かし、疼痛側の動きが「過剰」なのか「狭小化」しているのかを捉えることが、治療方針(ストレッチか安定化エクササイズか)を決定する鍵となります。
筋機能評価のパラダイムシフト
慢性腰痛症者において、最大筋力の低下よりも重視すべきなのは、体幹筋の持久力、協調性、そして収縮速度の遅延です。
- 持久力と安定性: 30〜40%MVC程度の出力での持久性や、腹横筋・多裂筋といった深部筋による腰部脊柱の安定化機能に注目が集まっています。
- 収縮のタイミング: 慢性腰痛者では、運動に際して腹横筋などの収縮速度が遅延していることが報告されており、バルーンを用いた上下肢運動などのトレーニングが有効です。
治療戦略:受動的から能動的、そして行動変容へ
理学療法の目的は除痛だけではありません。最終的には、身体機能の改善を通じて「行動変容」とQOLの向上を目指します。
- 早期活動の推奨: 急性期であっても安静は3日以内にとどめ、早期に活動性を向上させることが早期回復につながります。
- 能動的治療への移行: 物理療法などの「受動的治療」から、セルフエクササイズ主体の「能動的治療」へ早期に切り替えます。
- 動的ストレッチングの活用: 静的ストレッチよりも、血流改善や筋力強化を兼ね備えた動的ストレッチング(例:座位での股関節外転を併用した腰背部ストレッチ)が、自己管理と再発予防に有効です。
まとめ:理学療法士に求められる姿勢
腰痛治療において大切なのは、「ストレスを受けにくい身体作りが可能であることを対象者に実感させること」です。
各種評価から痛みの直接的・二次的要因を整理し、対象者が主体的に取り組めるプログラムを提案する。この臨床的思考過程こそが、対象者の満足度を高め、再発予防という「究極の治療目標」へと導く唯一の道となります。
参考資料
P T ジャーナル・第 41 巻第 2 号・2007 年 2 月
「腰痛症」の要因と理学療法 腰痛症者の理学療法評価の臨床的思考過程
1 )北海道千歳リハビリテーション学院 2 )埼玉医科大学(医師)伊藤俊一 1) 隈元庸夫 1) 白土 修2)
学び足りない理学療法士へ
現在、noteのメンバーシップでは「ちゃんと考えて臨床したい理学療法士」のための場所を作成しています。
お昼を一回コンビニで食べるくらいの金額で、
これまでに書いてきた記事すべて読み放題。
内容は、
• 理学療法の基礎知識の整理
• 臨床で迷いやすいテーマの考え方
• 論文を「どう臨床で使うか」の視点
• 実際の症例を通した臨床推論
「知っている」で終わらせず、
どう考え、どう判断するかまで踏み込んでいます。
「とりあえずやる」から一歩抜け出したい人へ。
自分なりの判断軸を持ちたい人に向けた、
理学療法士のためのメンバーシップです。
少しでも気になった方はぜひ覗いてみてください。



