はじめに
2026年度(令和8年度)の診療報酬改定において、心不全患者の再入院を防止するための新たな評価「心不全再入院予防継続管理料」が新設されました。
心不全は一度発症すると入退院を繰り返しながら増悪していく疾患であり、退院後の適切な管理が極めて重要です。今回の改定では、急性期入院中から退院後の地域生活に至るまで、多職種が連携して計画的に介入することが強く求められています。
今回の記事では、この新しい管理料の点数や算定要件、施設基準について詳しく解説します。
心不全再入院予防継続管理料の点数構成
今回の新設では、入院中(イ)と、退院後の外来(ロ・ハ)で、それぞれ以下の点数が設定されました。
| 項目名 | 対象・タイミング | 点数 |
|---|---|---|
| イ:心不全再入院予防継続管理料1 | 入院中(1回限り) | 1,000点 |
| ロ:心不全再入院予防継続管理料2 | 外来(1年限度、月1回) | 700点(6回まで) 225点(7回目以降) |
| ハ:心不全再入院予防継続管理料3 | 外来(1年限度、月1回) | 400点(6回まで) 225点(7回目以降) |
退院後も「ロ」や「ハ」を継続的に算定することで、最長1年間にわたり手厚いフォローアップが評価される仕組みとなっています。
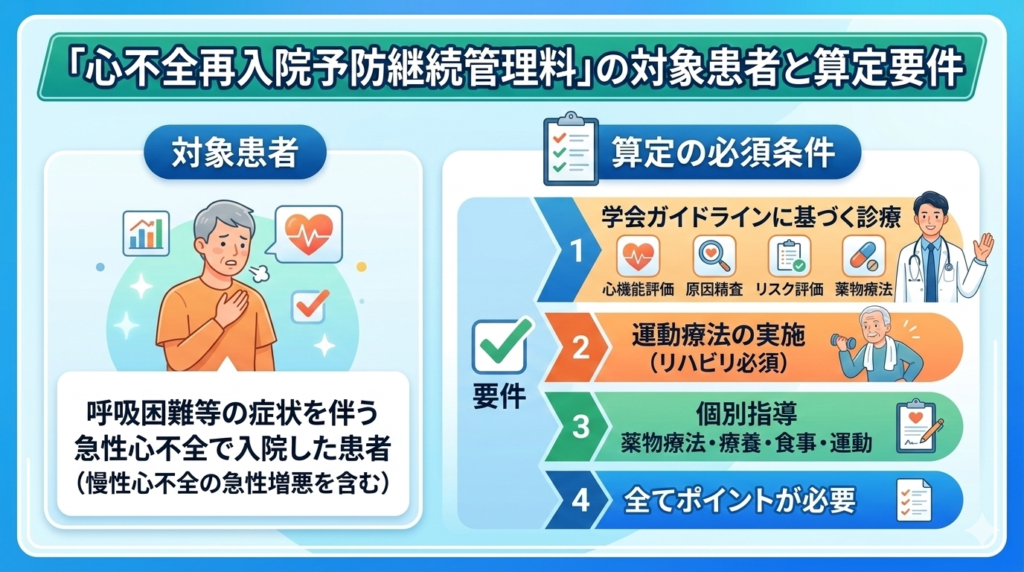
対象患者と算定のための必須条件
対象となるのは、呼吸困難等の症状を伴う急性心不全(慢性心不全の急性増悪を含む)で入院した患者です。 [2] 算定にあたっては、以下の要件をすべて満たす必要があります。
- ガイドラインに基づく診療: 関連学会の「心不全診療ガイドライン」に従い、心機能評価、原因精査、リスク評価、薬物療法が行われていること。
- 運動療法の実施: 入院中の管理料(イ)を算定する場合、入院中に運動療法(リハビリテーション)を実施していることが必須要件となっています。
- 個別指導: 薬物治療に加え、患者個々の状況に応じた療養指導、食事指導、運動指導を実施することが求められます。
多職種チームによる「計画的な管理」が不可欠
本管理料の最大の特徴は、多職種によるチーム医療が前提となっている点です。 施設基準として、以下の専門職の適切な配置が求められています。
- 医師
- 看護師(または保健師)
- 薬剤師
- 管理栄養士
これらの職種が共同して、入院中から心不全の計画的な評価および治療を実施しなければなりません。 また、「イ(入院中)」の算定が可能なのは、一般病棟入院基本料(7対1、10対1など)を届け出ている病棟に限られます。
他の管理料・リハビリとの併算定に関する注意点
運用の際、特に注意が必要なのが「併算定」のルールです。
- 特定疾患療養管理料(心不全が主病の場合)や、地域包括診療料(他疾患を除く)は、本管理料と同時に算定することはできません。
- 「ロ」を算定する日は、外来栄養食事指導料、集団栄養食事指導料、在宅療養指導管理料、および心大血管疾患リハビリテーション料を同一日に算定することはできません。
特に心大血管リハビリテーションを実施している施設では、算定のタイミングや組み合わせを慎重に検討する必要があります。
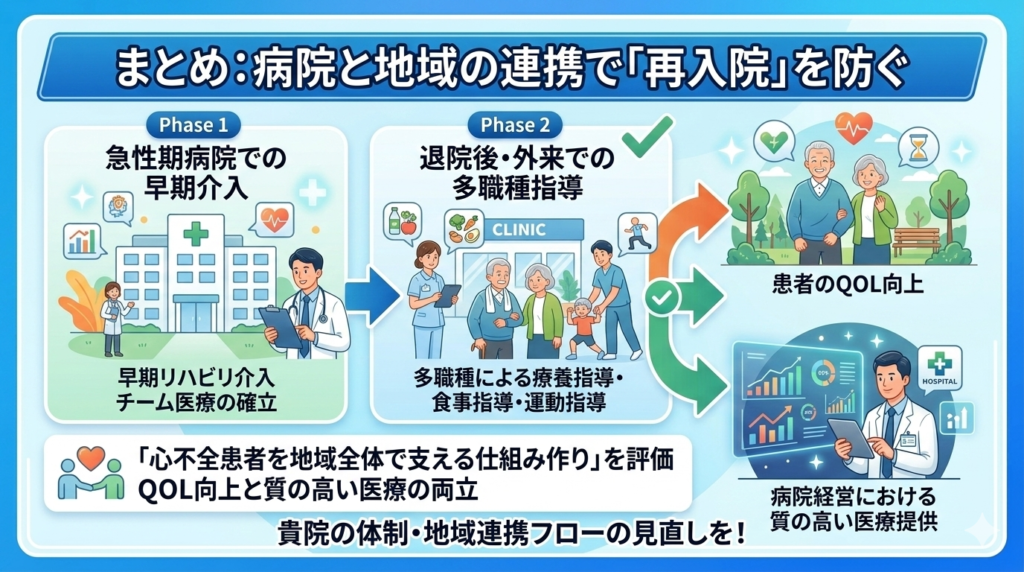
まとめ:病院と地域の連携で「再入院」を防ぐ
新設された「心不全再入院予防継続管理料」は、単なる点数の追加ではなく、「心不全患者を地域全体で支える仕組み作り」を評価するものです。
急性期病院での早期リハビリ介入から始まり、退院後の外来での多職種指導へ。この一連の流れを構築することが、患者さんのQOL向上と、病院経営における質の高い医療提供の両立につながります。
今回の改定を機に、貴院の心不全診療チームの体制や、地域連携のフローを改めて見直してみてはいかがでしょうか。
参考資料: 厚生労働省「令和8年度診療報酬改定の概要」
(ヒント)さらに理解を深めたい方へ
この内容に基づいた「確認クイズ」や、院内勉強会で使える「スライド資料」の作成も可能です。ご希望の際はお気軽にお申し付けください。

