はじめに:令和8年度診療報酬改定の全体像と重点分野
令和8年度の診療報酬改定は、超高齢社会における医療ニーズの変化に対応し、「質の高い医療の提供」と「効率的な医療提供体制の構築」をさらに推し進める内容となっています。特に今回、医学管理およびリハビリテーション分野においては、心不全患者の再入院予防や、入院早期からの積極的なリハビリ介入が重点的な対応事項として掲げられました。
今回の記事では、医療現場に大きな影響を与える変更点について詳しく解説します。
心不全治療のパラダイムシフト:新設「心不全再入院予防継続管理料」の全貌
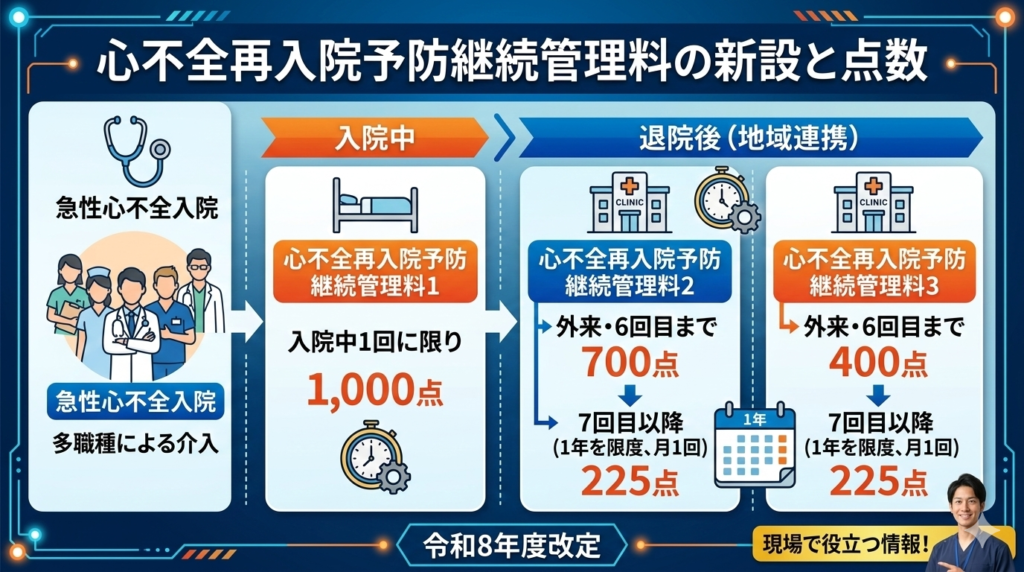
心不全は再入院を繰り返すことで予後が悪化する疾患であり、その予防は喫緊の課題です。今回の改定では、急性心不全で入院した患者に対し、早期から多職種が介入し、退院後も地域で連携して治療を継続することを評価する「心不全再入院予防継続管理料」が新設されました。
管理料1・2・3の区分と点数
新たに設定された点数は以下の通りです。
- 心不全再入院予防継続管理料1:1,000点(入院中1回に限り算定)
- 心不全再入院予防継続管理料2:700点(外来・6回目まで)、225点(7回目以降、1年を限度として月1回)
- 心不全再入院予防継続管理料3:400点(外来・6回目まで)、225点(7回目以降、1年を限度として月1回)
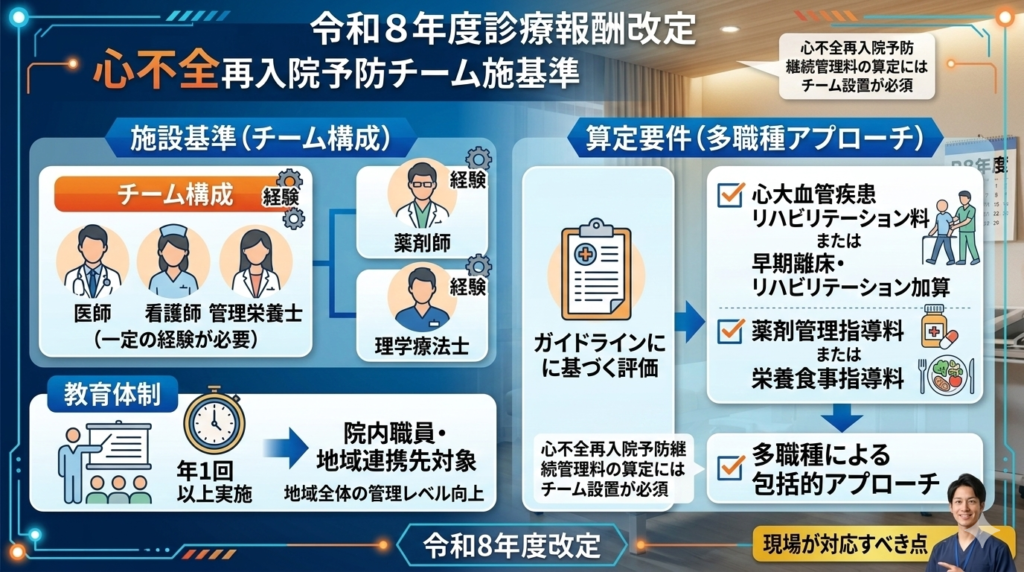
施設基準と多職種チームの役割
管理料を算定するためには、「心不全再入院予防チーム」の設置が必須となります。
- チーム構成: 医師、看護師(または保健師)、管理栄養士(いずれも一定の経験が必要)に加え、薬剤師や理学療法士の配置も求められます。
- 教育体制: 院内職員や地域連携先を対象とした研修会を年1回以上実施することが求められており、地域全体での管理レベル向上が図られています。
算定要件とガイドラインに基づく管理
算定にあたっては、ガイドラインに基づいた心機能評価やリスク評価、必要な治療の実施が前提となります。また、入院中に「早期離床・リハビリテーション加算」または「心大血管疾患リハビリテーション料」を算定していること、さらに「栄養食事指導料」または「薬剤管理指導料」のいずれかを算定していることが要件に含まれており、多職種による包括的なアプローチが評価の鍵となります。
リハビリテーション評価の抜本的見直し:早期介入と質の向上
リハビリテーション分野では、より「攻め」の姿勢が求められる改定となりました。

早期リハビリテーション加算の評価拡充
入院直後からの介入を強力に推進するため、「早期リハビリテーション加算」が大幅に見直されました。
- 改定後: 入院初日から3日目までは60点/1単位と高く評価され、4日目から14日目までは25点/1単位となります。
これにより、発症・手術直後の極めて早い段階からのリハビリ開始が、医療機関にとってより大きなメリットを持つようになります。
待望の新設!「休日リハビリテーション加算」
「平日はリハビリを行うが、土日は休み」という体制を打破し、切れ目のないリハビリを提供することを目的として、「休日リハビリテーション加算(25点/1単位)」が新設されました。
対象は、心大血管、呼吸器、脳血管疾患、廃用症候群、運動器の各疾患別リハビリテーション料を算定する入院患者等で、起算日から30日を限度として算定可能です。
「離床」を伴わないリハビリへの厳格化
一方で、リハビリの「質」に対するチェックも厳しくなっています。ベッド上のみでポジショニングや拘縮予防のみを行う、いわゆる「他動的な訓練」のみを実施する場合、評価が引き下げられます。
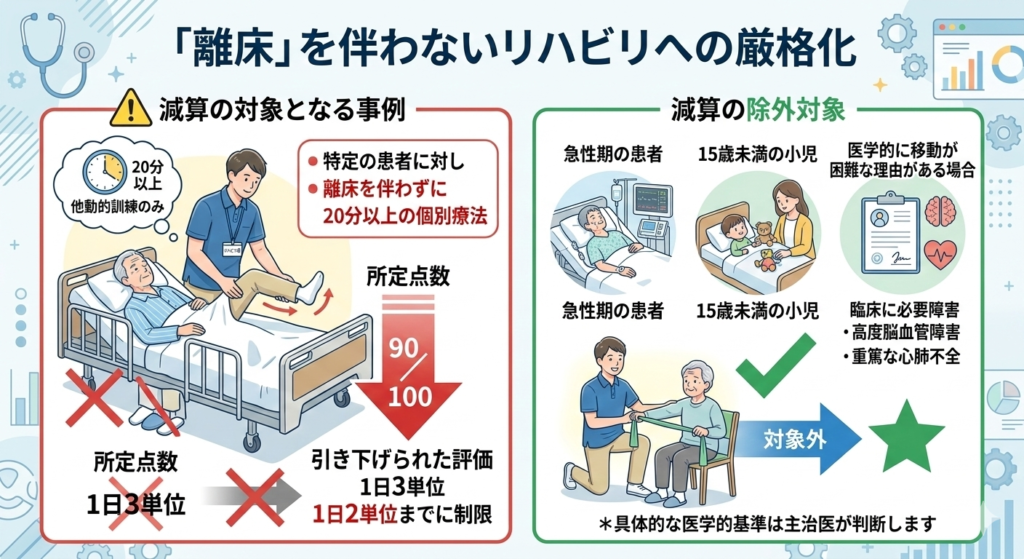
- 減算規定: 特定の患者に対し、離床を伴わずに20分以上の個別療法を行った場合、所定点数の90/100での算定となり、さらに1日2単位までに制限されます。
ただし、急性期の患者や15歳未満の小児、医学的に移動が困難な理由がある場合などは除外されます。
現場の負担軽減と連携強化:事務作業の効率化
今回の改定の大きな特徴の一つに、現場の事務負担を軽減し、多職種連携を円滑にするための配慮が挙げられます。
リハビリ実施計画書の署名廃止と多職種説明の解禁
長年、現場の負担となっていた「患者等の署名欄」がついに廃止されます。また、これまでは主に医師が行っていた計画書の説明についても、看護師、理学療法士、作業療法士、言語聴覚士による説明・交付が可能となりました(回復期リハ病棟を除き、医師の指示に基づく)。これにより、スタッフの動きに合わせた柔軟な運用が可能となります。
リハビリテーション総合計画評価料の見直し
リハビリテーション実施計画書と総合実施計画書が統合され、内容が簡素化されます。点数についても、2回目以降の点数が新設され、初回(300点または240点)に続く継続的な評価が適切に行われる体系となりました。
介護保険との連携要件化
脳血管疾患等リハビリテーション料などにおいて、「目標設定等支援・管理料」が廃止される代わりに、介護保険サービスとの連携が要件化されました 。必要に応じてケアマネジャー(介護支援専門員)と協力し、訪問リハビリや通所リハビリの紹介、見学・体験の提案を行うことが求められます。
その他の重要改定ポイント:特殊疾患・管理の評価
カルタヘナ法に基づく医学管理
遺伝子組換え技術を用いた薬剤(カルタヘナ法対象)を投与する場合の評価が新設されました。
- 特定薬剤治療環境特別加算:300点/1日(個室管理が必要な場合)
また、特定薬剤治療管理料においても、自宅管理が必要な患者への指導が新たに評価対象となっています。
リンパ浮腫複合的治療料の時間別評価
リンパ浮腫の治療について、実施時間に応じたより実態に即した評価体系へ変更されました。
- 重症の場合: 60分以上(500点)、40分以上60分未満(350点)
- 1以外の場合: 150点(20分以上)
摂食嚥下・経腸栄養のプロセス評価の見直し
質の高い摂食嚥下訓練を推進するため、「摂食嚥下機能回復体制加算」の施設基準において、言語聴覚士の「専従」要件が「専任」へ緩和されました。また、療養病棟における経腸栄養管理加算についても、入院前から中心静脈栄養を行っていた患者への対応が明確化されるなど、より柔軟な算定が可能になっています。
これからの医療機関に求められる対応:DXとオンライン申請の活用
今回の改定項目には、「オンライン申請」の強力な推進も含まれています。厚生労働省は、施設基準の届出などを紙ベースから「保険医療機関等電子申請・届出等システム」へ移行することを推奨しています。
- メリット: 郵送費用の削減、入力ミス(漏れ)の防止、即時受付による効率化、データの電子保管などが挙げられます。
特に令和8年6月からは一部の加算名称も変更されるなど(例:時間外対応体制加算)、最新の情報を電子システムで管理する重要性が高まっています。
まとめ:令和8年度改定を病院経営と患者支援にどう活かすか
令和8年度診療報酬改定は、医療従事者にとって「より専門性を発揮し、早期から動くリハビリ」を高く評価する内容となっています。心不全再入院予防のためのチーム構築や、休日リハビリ体制の整備、早期介入の強化などは、患者のADL維持・向上に直結するだけでなく、病院経営の安定化にも寄与する重要なポイントです。
一方で、署名廃止や多職種説明の解禁といった規制緩和を最大限活用し、現場の業務フローを見直す絶好の機会でもあります。今回ご紹介した改定内容を精査し、自院の強みを活かした体制構築を進めていきましょう。
本記事の内容は資料(「令和8年度診療報酬改定.pdf」)に基づいています。実際の算定にあたっては、必ず最新の告示・通知等をご確認ください。また、将来の運用ルールや解釈については、管轄の厚生(支)局等に最新情報を問い合わせることをお勧めします。
厚生労働省より2026年度診療報酬改定に関する説明資料・動画が公開されました。詳細はこちらから確認してみてください。

